PUEDES VER EL VÍDEO DE YOUTUBE PINCHANDO AQUÍ
Hoy hablamos de salud ocular en la adolescencia con el oftalmólogo Dr. Francisco Fernández Molina, del Hospital Universitario Reina Sofía de Córdoba y de la Clínica Maser sobre por qué esta etapa es clave, cómo detectar problemas a tiempo y qué síntomas NO hay que dejar pasar.
Repasamos lo que más preocupa en consulta: miopía, fatiga visual por pantallas, ojo rojo, lentillas, alergias, párpados irritados y traumatismos. Como él mismo resume, el ojo adolescente “aguanta muchísimo… hasta que un día decide protestar”.
¿Por qué la adolescencia es una etapa clave para la salud ocular?
Porque es una etapa donde aparecen o se modifican problemas frecuentes: defectos de refracción (miopía, hipermetropía, astigmatismo), ojo rojo por múltiples causas y traumatismos (especialmente deportivos). Todo esto puede afectar al rendimiento escolar, al bienestar y también a la autoestima.
Además, desde el punto de vista clínico, recordamos que los trastornos visuales pueden interferir en el desarrollo y en la adaptación escolar y social, y subrayamos la importancia de controles oftalmológicos y de saber identificar las patologías más frecuentes en esta edad.
Señales de alarma: cuándo sospechar que “algo pasa”
En el día a día, las pistas son bastante “de manual”:
- Se acerca mucho al papel o a la pantalla
- Entrecierra los ojos para ver de lejos
- Dolores de cabeza al final del día
- Cansancio al leer, visión borrosa intermitente
- Lagrimeo, picor o irritación recurrente
Defectos de refracción: miopía, hipermetropía y astigmatismo (y el “drama” de las gafas)
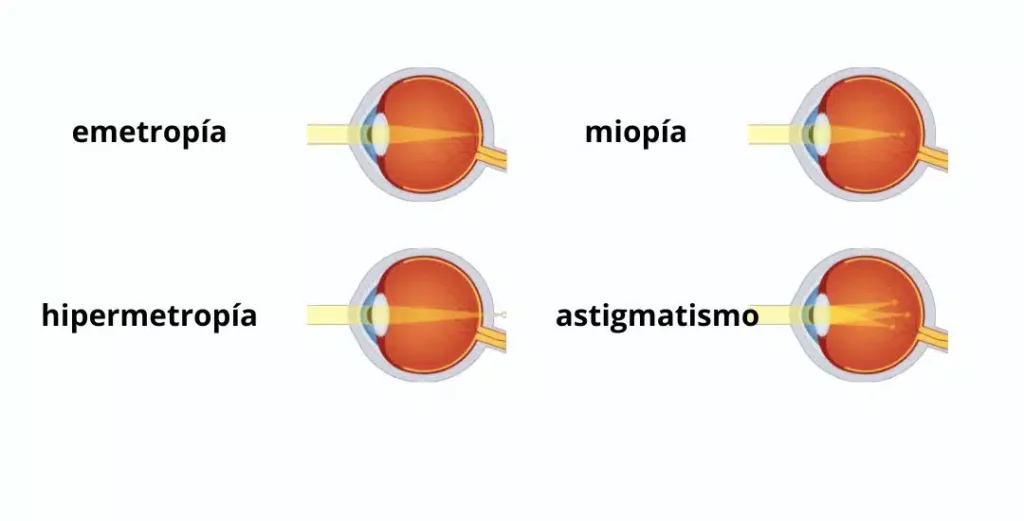
Miopía
En miopía, el foco se forma por delante de la retina, y eso afecta sobre todo a la visión de lejos. El especialista nos explica que suele relacionarse con un ojo más largo (miopía axial) y se corrige con lentes negativas.
Hipermetropía
En hipermetropía, el foco queda por detrás de la retina. El adolescente puede compensar forzando acomodación y aparecer la típica astenopía: cefalea, cansancio en lectoescritura, lagrimeo, e incluso cuadros inflamatorios de repetición (blefaritis, orzuelos, conjuntivitis). Se corrige con lentes positivas.
Astigmatismo
En astigmatismo, la curvatura no es uniforme (la metáfora clásica: “balón de rugby”), y distorsiona la imagen. Se corrige con lentes cilíndricas.
Miopía y estilo de vida: “más exterior” sin convertirlos en montañeros
La miopía suele progresar en edad escolar y adolescencia. En la entrevista, subrayamos una idea que se repite mucho en la evidencia: más tiempo al aire libre se asocia con menor riesgo y menor progresión, y lo plantea como una medida realista: caminar, deporte, ratos fuera con amigos.
Fatiga visual digital: existe
Aquí no hablamos de demonizar pantallas, sino de “usar con cabeza”. Explicamos que la fatiga digital puede dar visión borrosa, dolor de cabeza, ojo seco e irritación, y recomienda una estrategia simple: regla 20-20-20 (cada 20 minutos, mirar 20 segundos a unos 20 metros).
Truco útil para familias: no hace falta “prohibir”, funciona mejor pactar hábitos (pausas, iluminación, distancia, exterior como compensación).
Estrabismo, forias y diplopía: lo que se olvida… hasta que aparece
En el adolescente, el estrabismo puede tener impacto estético y emocional, pero además puede afectar a la visión binocular. En la revista Adolescere cuyo enlace adjuntamos abajo, se recuerda que el estrabismo implica pérdida del paralelismo de los ejes visuales y que la ambliopía es la complicación más temible; en adolescentes suele ser difícil mejorarla porque ha pasado el periodo sensible.
Pruebas simples que orientan:
- Hirschberg (reflejo corneal con luz)
- Cover test (tropias, forias, ortoforia)
Y una frase clara: si un adolescente dice “veo doble”, merece atención seria. En el guion se menciona que puede relacionarse con alteraciones de motilidad (pares craneales III, IV y VI), y que hay que explorarlo y derivar si procede.
Ojo rojo
El ojo rojo en adolescentes es muy frecuente y, como advierte Adolescere, es la manifestación de un grupo amplio de patologías; una primera ayuda es distinguir ojo rojo doloroso vs no doloroso y fijarse en el tipo de hiperemia (conjuntival vs ciliar).
El Dr. Fernández nos ayuda con dos preguntas clave:
1) ¿Duele? 2) ¿Ha bajado la visión?
Ojo rojo NO doloroso: lo más frecuente
Conjuntivitis
En conjuntivitis agudas, lo típico es sensación de cuerpo extraño, lagrimeo, picor, sin dolor intenso ni bajada de visión; y los signos incluyen hiperemia, quemosis y secreción. Hay varios tipos:
- Vírica (adenovirus): muy frecuente, contagiosa, puede empezar en un ojo y pasar al otro; puede complicarse con infiltrados corneales subepiteliales y reducir visión.
- Bacteriana: legañas mucopurulentas, papilas; suele ser autolimitada, y el antibiótico tópico acelera resolución si se usa pronto.
- Chlamydia: en adolescentes tiene interés especial porque es una ETS; requiere tratamiento sistémico (azitromicina) y enfoque de ITS/pareja.
Consejo importante: no ocluir un ojo con secreción activa (favorece crecimiento de microorganismos).
Hemorragia subconjuntival (“hematoma” del ojo)
Impresiona muchísimo: una mancha rojo intenso, de límites definidos, pero suele ser asintomática y se reabsorbe en 10–15 días. Si se repite, conviene descartar coagulopatías o hipertensión.
En la entrevista se menciona justo eso: parece una pelea, pero suele resolverse sola; si se repite, se estudia.
Ojo rojo DOLOROSO
Si hay dolor, fotofobia, lagrimeo marcado o caída de visión, Adolescere orienta a pensar en córnea o cámara anterior.
Queratitis / úlcera corneal
Clásicamente cursa con dolor, fotofobia y blefaroespasmo, y puede bajar la agudeza visual; la hiperemia suele ser ciliar/periquerática y la fluoresceína ayuda a localizar la lesión.
- Erosión corneal (muy frecuente): suele seguir a traumatismo (uña, rama, papel). Si hay erosiones verticales o se sospecha cuerpo extraño, conviene evertir el párpado.
- Queratitis actínica: tras exposición intensa a UV (playa/nieve) con inicio horas después; fluoresceína punteada, predominio inferior.
- Queratitis herpética: puede verse una úlcera dendrítica como una estrella, característica con fluoresceína; y ojo con los corticoides, porque si es herpética deben evitarse sin supervisión.
Lesiones por cáusticos
Contacto con álcalis (lejía, cemento, cal…) o ácidos. Los álcalis suelen ser más graves por penetración. El tratamiento debe ser inmediato: irrigación con suero al menos 30 minutos, evertir párpados; no “neutralizar” con otras soluciones (por riesgo de reacción exotérmica).
Uveítis anterior
Inflamación de la úvea. En pediatría puede ser menos “florida” que en adultos; se describe el Tyndall y posibilidad de hipopión. Importante recordar asociación con causas reumatológicas (p. ej., artritis idiopática juvenil) y necesidad de control oftalmológico periódico.
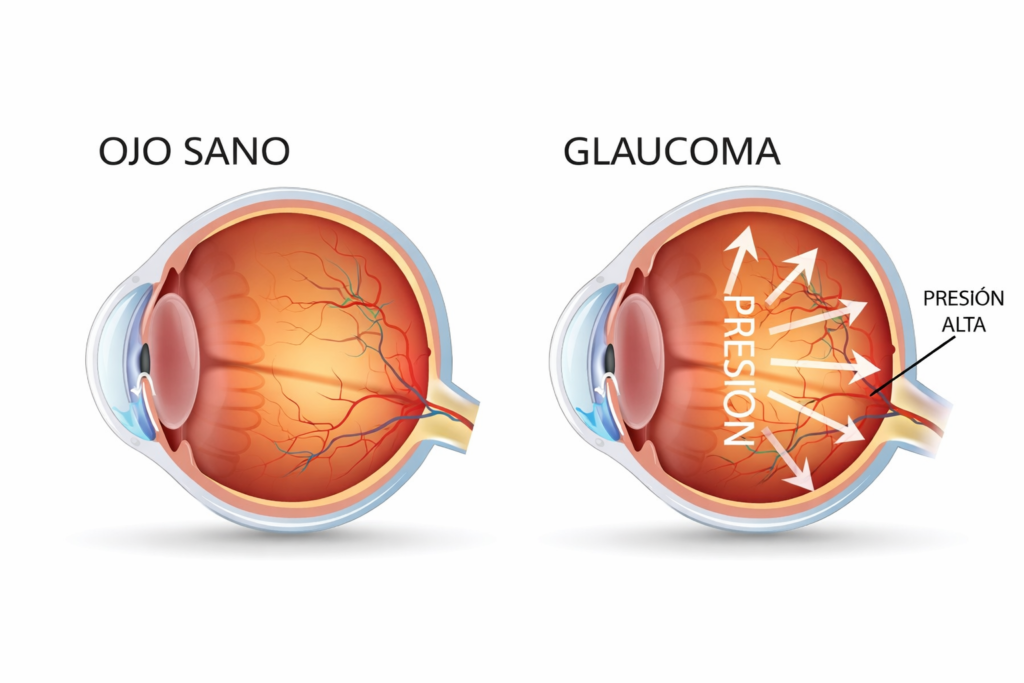
Glaucoma (raro, pero no imposible)
En adolescencia es infrecuente, pero ante ojo rojo doloroso con edema corneal, pérdida de visión y presión elevada, debe considerarse, especialmente con antecedentes predisponentes.
Alergia ocular: el picor manda (y frotarse empeora)
Dentro de las conjuntivitis crónicas, la alérgica es muy frecuente (se citan cifras del 15–40% en población general) y puede incluir formas como la vernal. Adolescere advierte que la queratoconjuntivitis vernal suele resolverse tras la pubertad, pero puede asociarse a alteraciones severas de la visión, por lo que conviene derivar.
Medidas habituales: eliminar alérgeno si es posible, compresas frías y lavados; y según intensidad, antihistamínicos/estabilizadores tópicos, reservando tratamientos más potentes para casos graves y controlados.
En el tono de la entrevista: “si te pica, no te frotes” (porque frotarse es gasolina).
Párpados: blefaritis, orzuelo y chalazión (la “bisagra” del ojo)
Muchos adolescentes consultan por irritación crónica y el origen está en el borde palpebral.
- Blefaritis: inflamación del párpado, con secreciones estancadas e irritación; puede ser seborreica o estafilocócica. Tratamiento: higiene palpebral, lágrimas artificiales si precisa y, si se sospecha etiología estafilocócica, pomada antibiótica durante varios días.
- Orzuelo: infección dolorosa de glándulas palpebrales, con punto de drenaje; manejo con calor local y pomada según caso.
- Chalazión: lesión crónica, indolora, de crecimiento lento; puede requerir infiltración o cirugía si no responde.
Lentillas en adolescentes: independencia sí, normas también
Adolescere señala que el uso de lentes de contacto es frecuente y que, aunque corrigen refracción, pueden ocasionar daños por mal uso: alteraciones de glándulas, infecciones, úlceras corneales; por eso hay que explicar bien su uso e higiene.
En la entrevista, el Dr. Fernández insiste en normas claras: higiene de manos, limpieza tipo “rub and rinse”, recambios correctos, revisiones, evitar agua (ducha/piscina) y no dormir con lentes que no estén indicadas para ello.
Y un mensaje práctico para casa: si hay dolor + fotofobia o visión borrosa con lentillas, mejor consulta rápida.
Maquillaje y ojos
Tema sensible, pero clave: higiene, no compartir productos, retirar bien y cuidado con delineados en la línea de agua si hay blefaritis u ojo seco. En la entrevista se plantea además una idea comunicativa útil: preguntar sin juicio mejora la adherencia y la información que da el adolescente.
Traumatismos: deporte, “accidentes tontos” y señales de gravedad
Los traumatismos son una pieza central en adolescencia. En el guion se recoge el mensaje de prevención: protección ocular en deportes de riesgo y sospecha si hay dolor fuerte, visión doble, bajada de visión o deformidad.
Detallamos señales de alarma en traumatismos penetrantes y recordamos que, ante sospecha de ruptura, hay que tapar sin presionar y evitar fluoresceína, pomadas o gotas, y derivar.
También describe fracturas “blow-out” con dolor y dificultad para la mirada vertical, diplopía y enfisema subcutáneo, que requieren valoración especializada.
Infecciones perioculares: celulitis preseptal vs orbitaria
Cuando un párpado está muy hinchado, hay que distinguir lo superficial de lo grave. En la revista de la SEMA Adolescere señala que en celulitis preseptal no debería haber afectación visual ni de movimientos o proptosis, y que hay que hacer diferencial con celulitis orbitaria si aparecen alteración de visión, movimientos o proptosis. Y se advierte: si el ojo “no se mueve bien” o “no ve bien”, no es banal.
Fondo de ojo: “la ventana” que a veces da pistas
Aunque el fondo de ojo es exploración de especialistas, la revista recuerda que la oftalmoscopia aporta información relevante para orientar diagnósticos (papila, vasos, mácula, etc.).
En adolescentes no se hace “por rutina” en cualquier consulta, pero puede ser clave en síntomas neurológicos/visuales o patología sistémica.
Semáforo práctico: cuándo vigilar, cuándo consultar y cuándo ir urgente
🟢 Verde (suele ser leve, pero vigilar)
- Ojo rojo sin dolor intenso, sin bajada de visión, con síntomas típicos de conjuntivitis leve.
🟠 Amarillo (consulta preferente)
- Ojo rojo que no mejora, secreción importante, conjuntivitis recurrente, dudas con lentillas.
🔴 Rojo (urgencias / valoración rápida)
- Ojo rojo con dolor intenso, fotofobia marcada o bajada de visión.
- Sospecha de queratitis/úlcera (dolor + fotofobia + fluoresceína positiva) o lentillero con dolor.
- Cáusticos: lavado inmediato e ir a urgencias.
- Trauma con visión doble, bajada de visión o sospecha de perforación/ruptura.
- Párpado hinchado con datos de posible orbitaria (visión/motilidad/proptosis).
Tienes más información en el número especial de oftalmología de la SEMA y su revista Adolescere

